性传播感染(STI)分子联合检测......

本文围绕性传播感染(STI)分子联合检测,着重回答以下关键问题:
1、为什么STI检测更需要多病原联检?
2、不同STI联检产品在病原谱设计中有哪些特点?
3、STI联检的发展方向。
01
性传播感染(STI)是指一组由细菌、病毒和寄生虫等多种病原体引起的感染。这些病原体主要通过性接触传播。
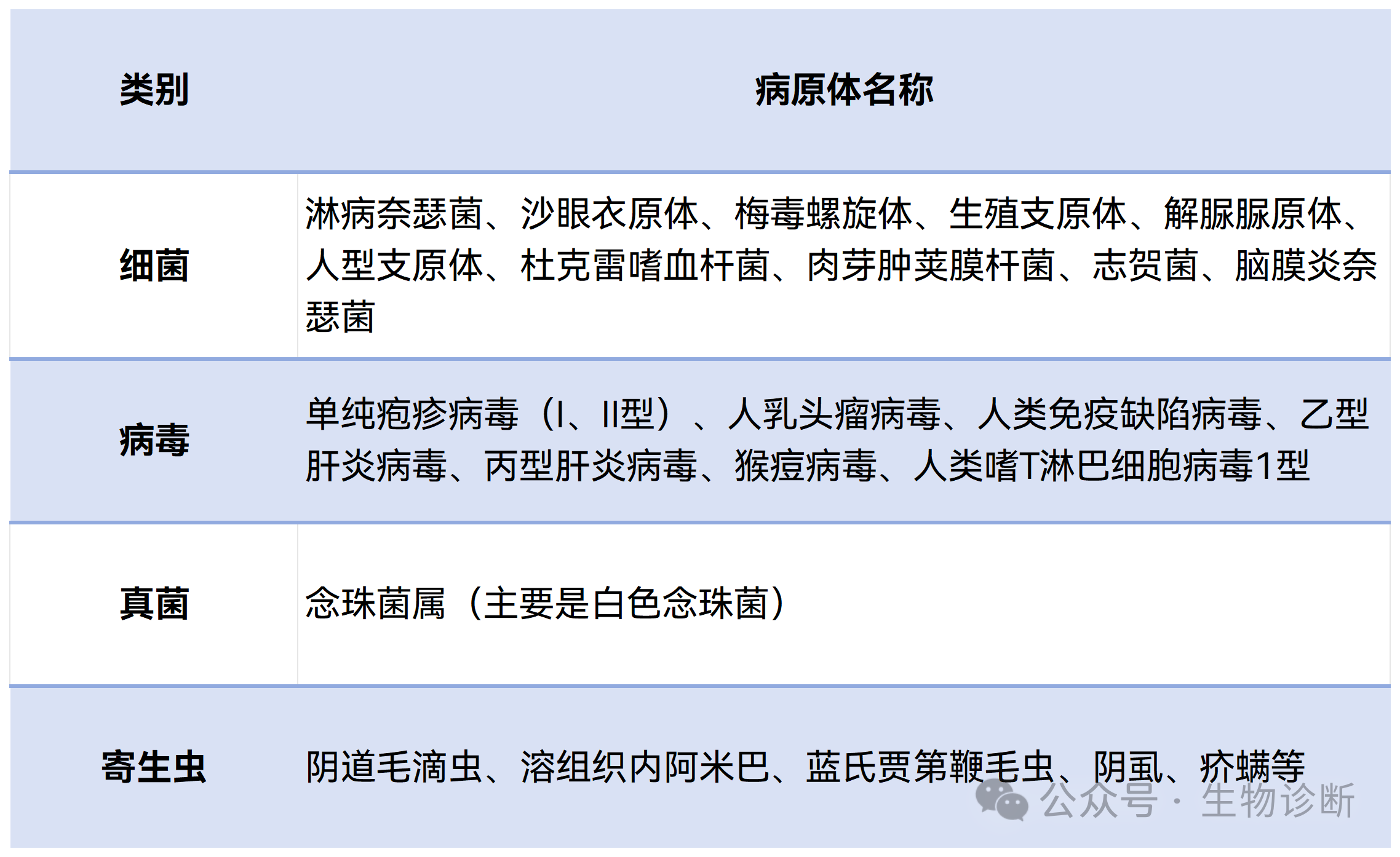
目前已知有超过30种不同的病原体可以通过性接触途径引起感染。部分常见STI病原体见表1。本文着重探讨除HIV, HBV, HCV及HPV外,其他STI病原检测。
表1 部分STI病原体
STI是全球公共卫生的重要挑战。根据世界卫生组织(WHO)统计,全球15至49岁人群中,每天有超过100万人新发生可治愈的STI。[1]
全球15至49岁人群中约有8.46亿人患有生殖器疱疹[2]。2020年,该年龄段约有3.74亿人新感染了以下四种可治愈的性传播感染之一:衣原体、淋病、梅毒或滴虫病。[1]
2019年调查显示,STI造成我国约2.42亿人患病,年新增病例约1.73亿。[3]
性传播感染危害严重,不仅可引起尿道炎、宫颈炎等症状,还可能导致不孕、慢性盆腔疼痛、异位妊娠等长期后果,并显著增加感染HIV的风险。[4]
为遏制STI, WHO在《艾滋病毒、病毒性肝炎和性传播感染2022-2030年全球卫生部门战略》中提出了15至49岁人群中每年新增梅毒、淋病、衣原体和滴虫病病例数由2020年的3.74亿降低至2030年的<1.5亿等目标。
02
与血清学及培养等传统方法相比,以PCR为核心技术方向的分子诊断技术因高灵敏度、高特异性、检测快速等优势,已成为STI检测中的核心方法。[5]
多病原联合检测正成为性传播感染(STI)分子诊断的重要发展方向,这与STI的特殊性密切相关:
1. 病原种类复杂
2. 无症状感染多见且症状不典型
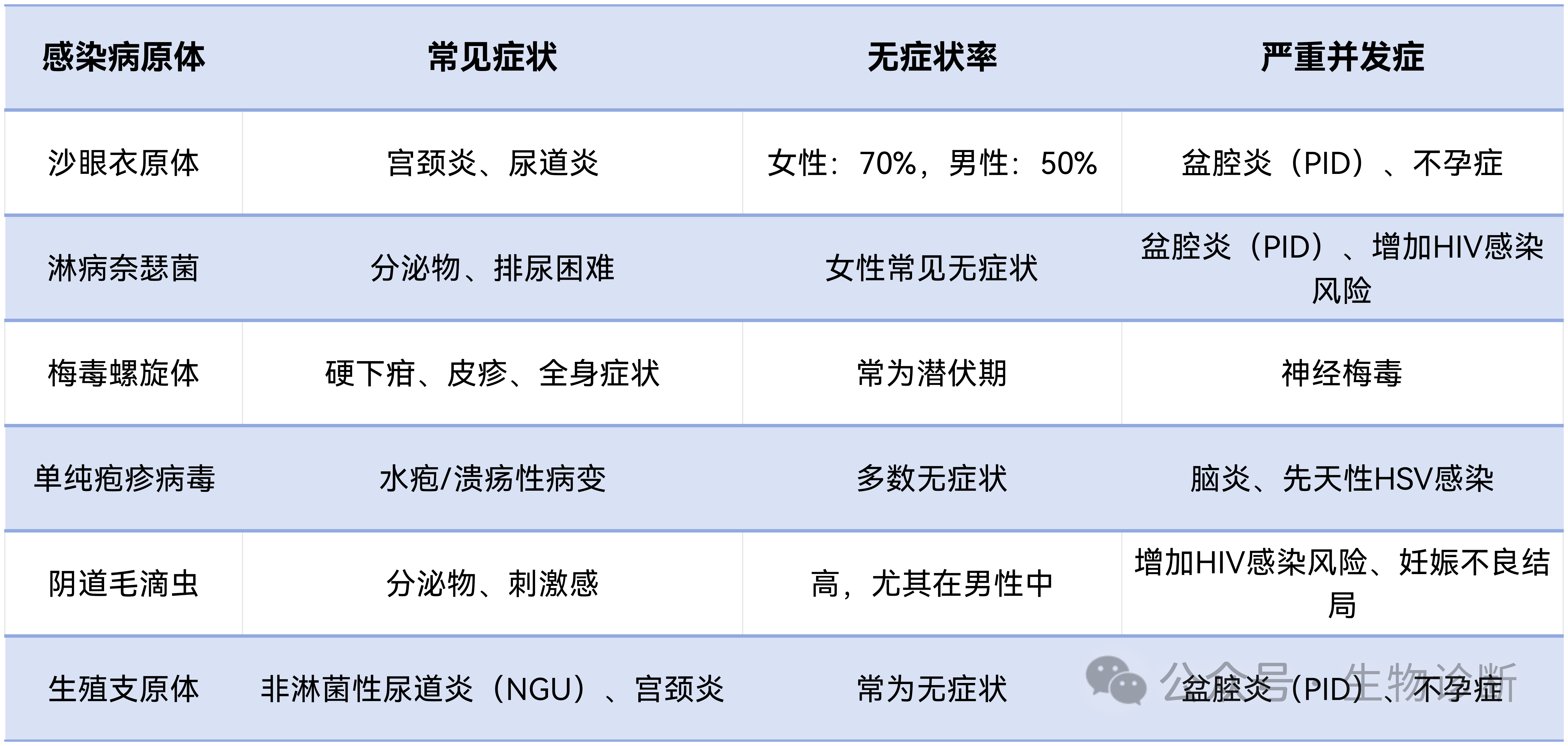
如表2所示,沙眼衣原体、梅毒螺旋体、阴道毛滴虫等主要STI病原体在感染初期往往无明显症状。即使出现症状,也常表现为尿道炎、直肠炎、咽炎、阴道炎、宫颈炎或盆腔炎等,但这些症状相互重叠,缺乏病原特异性,难以仅凭临床表现判断感染类型,容易导致经验性治疗不准确。[6]
表2 常见STI病原感染特点[6]
3. 混合感染率高
一项针对中国育龄妇女的大规模多中心研究发现,在STI检测阳性者中,有26.7%的人同时感染了两种或更多病原体。在人乳头瘤病毒(HPV)阳性者中,这一比例达到36.9%。[7]
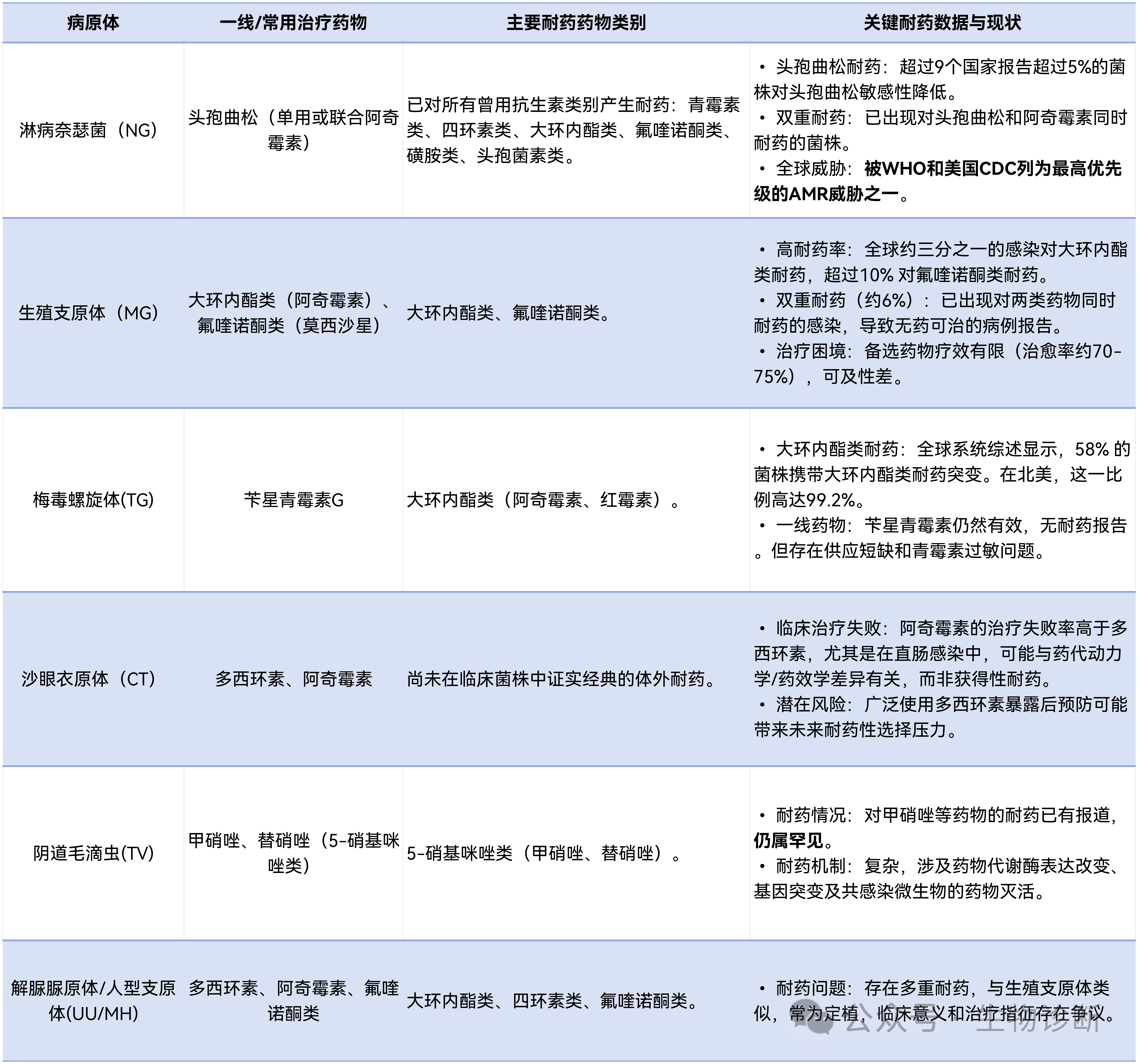
4. 抗生素耐药性问题日益突出
表4列出了常见STI病原体的耐药情况。其中,淋病奈瑟菌的耐药已被世界卫生组织(WHO)和美国疾控中心(CDC)列为最高优先级的抗菌药物耐药威胁之一,生殖支原体的耐药形势同样严峻。
在混合感染率高的情况下,以往在资源有限地区广泛采用的基于症状的“综合征管理”模式,由于无法准确识别具体病原体,容易造成抗生素的过度使用或误用,甚至可能诱导新的耐药。
总之,开展STI分子多联检,可同步精准检测多种病原体及耐药基因,有效应对无症状感染、混合感染与耐药挑战,利于提升公共卫生监测效能。
03
根据DataMed IVD数据中心,截至2026年1月1日,国内获批的STI分子检测产品约125个,其中单检产品91个,涉及10种病原体,单检产品不是本文分析重点,不过多赘述。
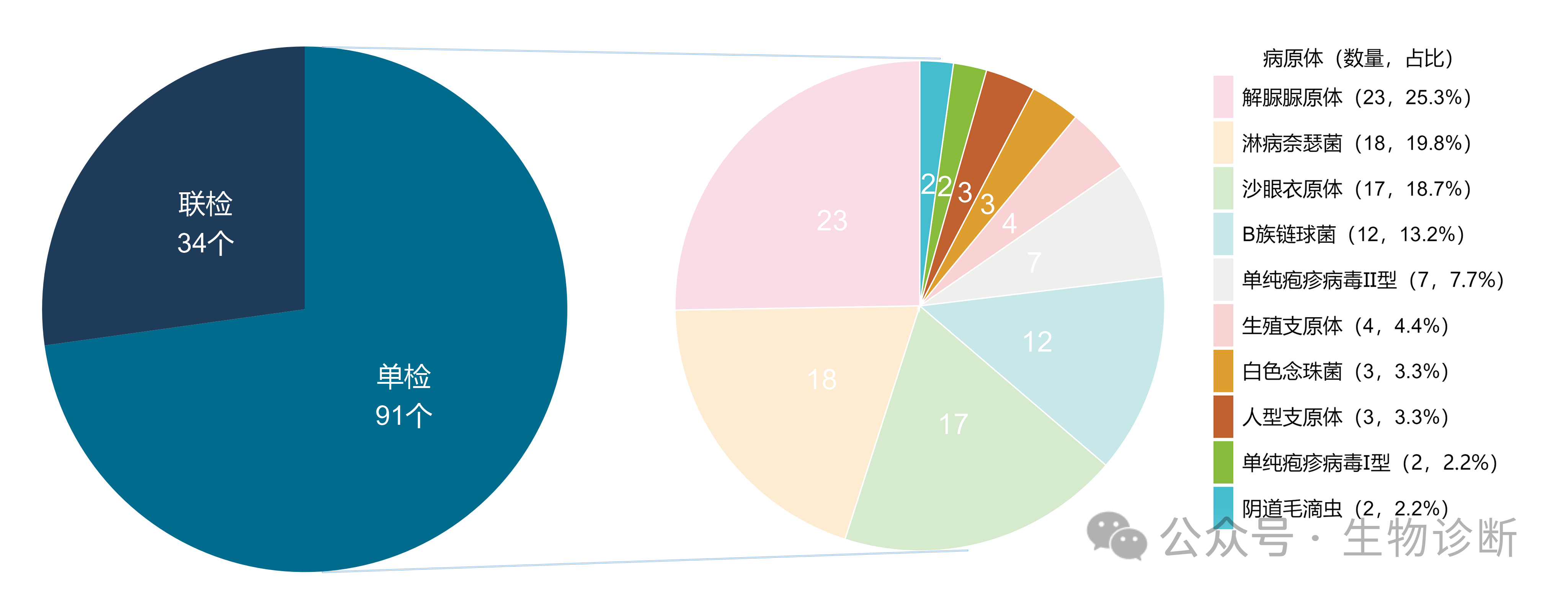
图1 STI产品构成情况
近两年,STI获批联检产品数量达到峰值。(图2)
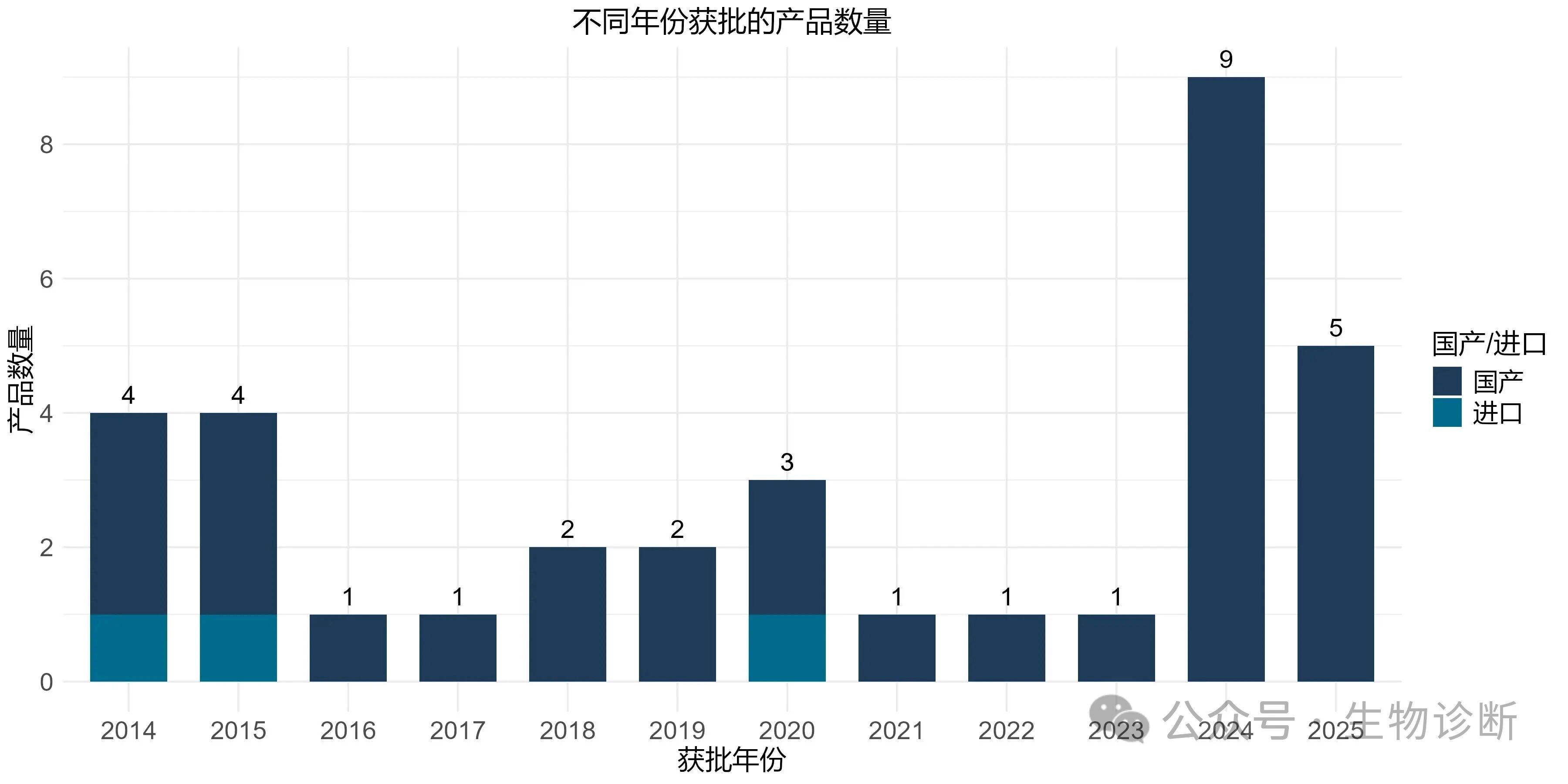
图2 不同年份获批的STI联检产品数量
整体特点分析
根据覆盖病原特点,多联检产品可分成以下6类:
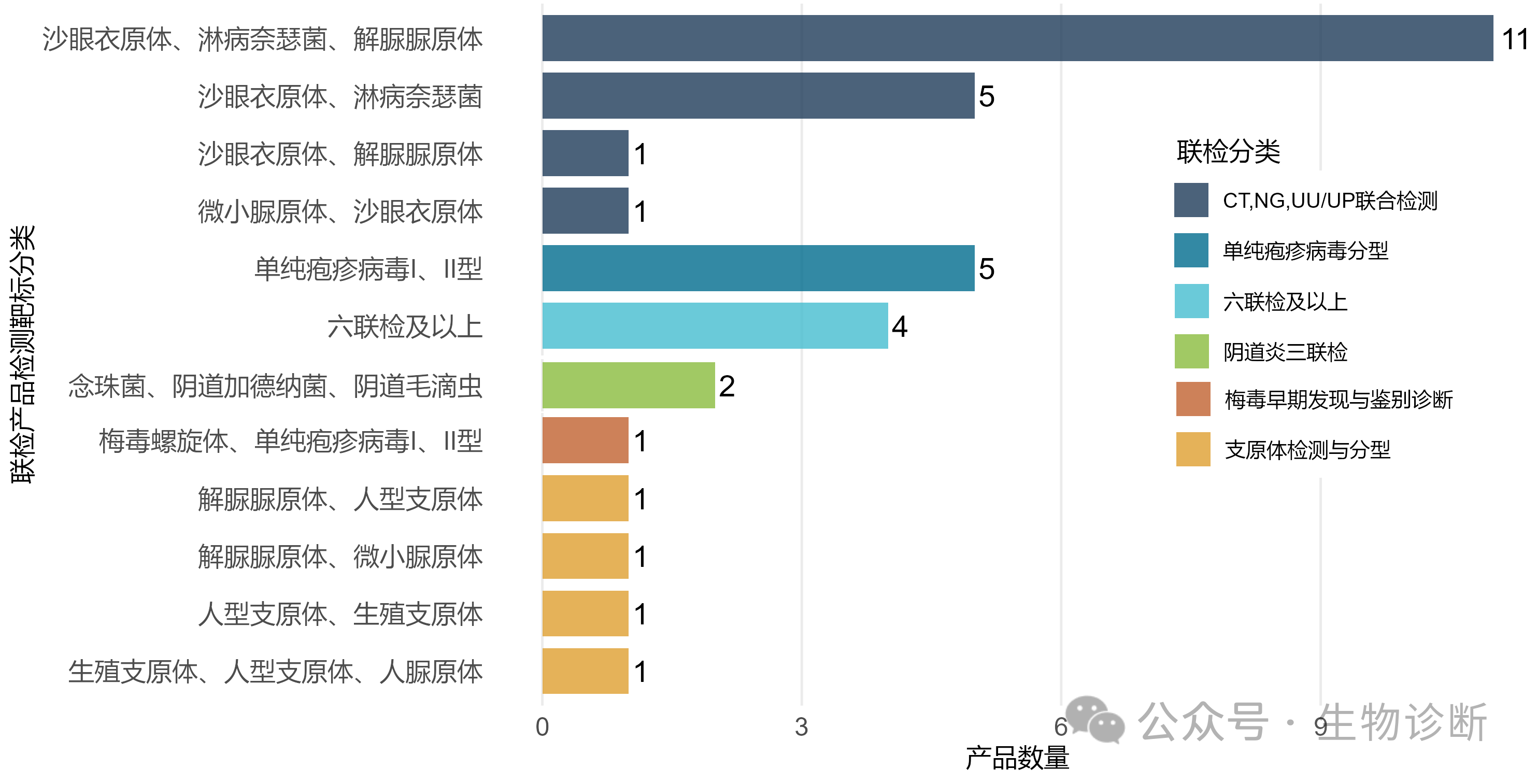
类别一:以沙眼衣原体(CT)、淋病奈瑟菌(NG)为核心病原体,同时检测解脲脲原体(Uu),该领域竞争激烈,相关产品数量达到18款。
尽管CT, NG及Uu为国内最常见的STI联检组合,但参考《生殖道支原体感染诊治中国专家共识(2025年版)》中的推荐意见:
生殖支原体(Mg)易与其他STI病原微生物共感染;
有尿道炎症状患者优先检查沙眼衣原体、淋病奈瑟菌及 Mg,可以考虑在排除上述病原体之后进行Uu检测。
有子宫颈炎及盆腔炎的患者,除检测淋病奈瑟菌及衣原体外,也应检测Mg。
……
并且,Mg难以培养。因此,尽管其在低风险人群检出率较低,联合检测CT、NG及Mg的临床意义,应当大于联合检测CT、NG及Uu,国内尚无相关三联检产品获批。
类别二:单纯疱疹病毒分型。
类别三:覆盖六种及以上常见STI病原体,在下部分详述。
类别四:聚焦女性阴道炎感染检测,覆盖念珠菌、阴道加德纳菌、阴道毛滴虫三类病原体。目前仅2款产品,2015年进口碧迪生物产品,2025年苏州创澜生物率先实现国产突破(国械注准20253401378)。(附录)
类别五:梅毒螺旋体、单纯疱疹病毒Ⅰ、Ⅱ型联合检测,上海捷诺生物是目前国内唯一有梅毒螺旋体核酸检测试剂获批的企业,该试剂盒(国械注准20253400805)通过采集生殖器溃疡病变部位刮片,达到两个核心目的:
弥补血清学窗口期和假阴性。对于早期梅毒(如一期、二期),血清学检测可能因抗体尚未产生而呈假阴性。核酸检测可显著提高早期感染检出率。
鉴别诊断梅毒与单纯疱疹病毒(HSV)感染。HSV是引起生殖器溃疡的最常见原因。梅毒一期和二期的皮损与HSV引起的疱疹性溃疡在临床表现上可能相似,仅凭临床表现难以区分。
类别六:用于生殖道支原体的检测与分型,涉及解脲脲原体(Uu), 微小脲原体(Up), 人型支原体(Mh), 生殖支原体(Mg)中的2种或多种。其中,江苏睿玻生物科技有限公司产品(国械注准20243401586)检测范围覆盖了4类生殖道支原体。(附录)
六联检产品特点分析
已获批的4款六联检及以上STI检测产品共覆盖8种病原微生物,其中,沙眼衣原体、淋病奈瑟菌、单纯疱疹病毒Ⅱ型、Mg及Uu是4款产品主要覆盖的病原种类(20243402351未覆盖单纯疱疹病毒Ⅱ型)。
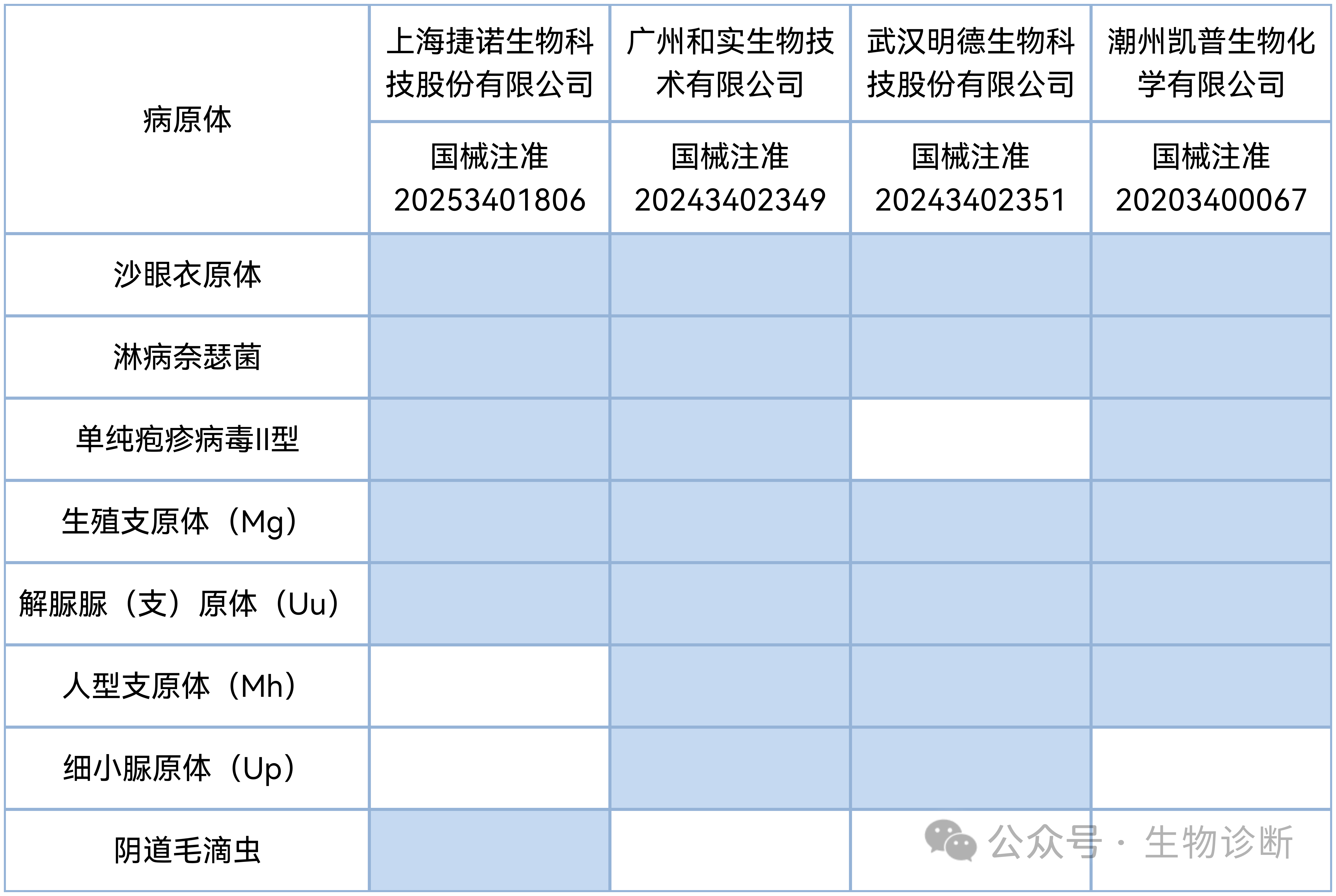
从病原谱角度看,4款产品的关键差异包括:
差异一:是否覆盖阴道毛滴虫
上海捷诺生物产品(国械注准20253401806)是4款产品中唯一覆盖阴道毛滴虫(TV)的检测产品。
在多联检中覆盖TV的临床意义有多大?以下从5个关键角度分析。
①流行病学:TV是四种可治愈的STI之一,全球每年新发病例约1.56亿。2025年发布的荟萃分析显示,国内阴道毛滴虫患病率约在7%左右。[8]2025年发布的一项针对中国育龄女性的多中心横断面研究结果显示,TV的感染率为1.9%。[7]
②危害性:TV感染可导致女性严重的生殖道炎症、不孕、不良妊娠结局、增加宫颈癌和HIV感染风险;可导致男性尿道炎、前列腺炎并损害精子质量,影响生育。且高达70%-85%的感染者无症状,尤其在男性中。[6]
③方法学优先级:核酸检测是TV诊断的首选方法。培养法耗时长且灵敏度低于分子检测;涂片法及抗原检测的性能低于分子检测。
④混合感染情况:一项关于阴道毛滴虫的Meta分析显示,感染其他STI的人群同时感染阴道毛滴虫的风险,是未感染其他STI人群的2倍以上。[8]TV尤其常与细菌性阴道病、沙眼衣原体、淋病并存,并与HPV、HIV感染密切相关,形成复杂的感染网络。
⑤指南建议:
我国《阴道毛滴虫病诊治指南(2021修订版)》推荐对阴道毛滴虫病患者及其性伴同时检查其他STI。
WHO《全球卫生部门性传播感染战略》设立2030目标,将阴道毛滴虫的新发病例数在2020年基线基础上减少50%。
美国CDC《2021年性传播感染治疗指南》尚不推荐对普通人群进行常规筛查,明确推荐对HIV感染女性在进入治疗时及之后每年进行筛查。
因此,在STI多联检中纳入阴道毛滴虫的必要性较高。国内目前已获批5款阴道毛滴虫检测产品,除捷诺生物六联检外,还包括阴道毛滴虫单检2款,念珠菌、阴道加德纳菌、阴道毛滴虫联检2款。5款产品中,进口产品2款。
差异二:生殖道支原体中,Mh, Up的覆盖差异。
广州和实生物、武汉明德生物纳入了Mh和Up,潮州凯普生物纳入了Up,上海捷诺生物产品未覆盖Mh和Up。
纳入Mh和Up的检测的意义是什么?
参考《生殖道衣原体感染诊治中国专家共识(2025版)》,Mh、Up和Uu的无症状携带很常见,感染者大多数不会患上任何疾病。Uu是比较确定的NGU(非淋菌性尿道炎)致病微生物,一般考虑致病发生在Uu高载量时。
UU(此处指脲原体属)和Mh检测无需常规进行,如果已经进行了支原体培养,发现UU阳性,需要进一步评估临床意义,可考虑UU分型检测。通常Up单一血清型检出常见于临床无症状携带,大多数认为属于正常菌群。
因此,检测Uu的同时进行Up检测,主要意义在于辅助判断脲原体属的类型,从而实现精准用药。
Mh在健康人群泌尿生殖道有很高的定植率,是泌尿生殖系统的常驻菌群。目前研究认为,Mh与细菌性阴道病的阴道菌群紊乱相关,特定临床背景下(如盆腔炎、产后或术后发热、免疫功能低下患者的播散性感染)可能成为致病菌,属于机会性感染范畴。
整体看,在多联检中纳入Mh和Up有一定意义,但临床意义明显弱于CT、NG、TV、Mg和Uu,检测临床价值需要结合实际情况进行解读,并应当警惕过度诊断风险。
04
总之,因STI疾病的特殊性,多病原联检已成为STI分子检测中新的发展方向。国内已至少获批34款STI联检产品,涉及6大方向,以CT、NG及Uu联检数量最多。
在国产突破上,苏州创澜生物率先实现念珠菌、阴道加德纳菌、阴道毛滴虫女性阴道炎三联检突破,上海捷诺生物率先实现梅毒螺旋体早期发现与鉴别诊断分子产品突破。
在六联检及以上产品病原设计上,对脲原体属病原开展分型以辅助STI精准用药是增加病原谱的主要考量之一。
上海捷诺生物六项泌尿生殖系统感染病原体核酸检测试剂盒是目前国内唯一覆盖细菌、病毒及寄生虫三类常见致病STI病原的分子检测产品。
展望未来,组套解绑等规范检验政策的发布,要求STI联检产品的病原谱设计更多考量产品在诊疗路径下的核心价值与定位,需以临床价值为导向调整检测panel,而非盲目进行病原谱设计。
参考 WHO提出的STI诊断领域的研究优先事项[9]以及国内发展现状,以下方向将是STI多联检的发展重点:1、低成本、快速POCT检测。2、NG和MG的抗生素耐药检测。3、NG、CT和TV筛查。4、自测。
表4 WHO 2024年发布的STI诊断中的优先事项

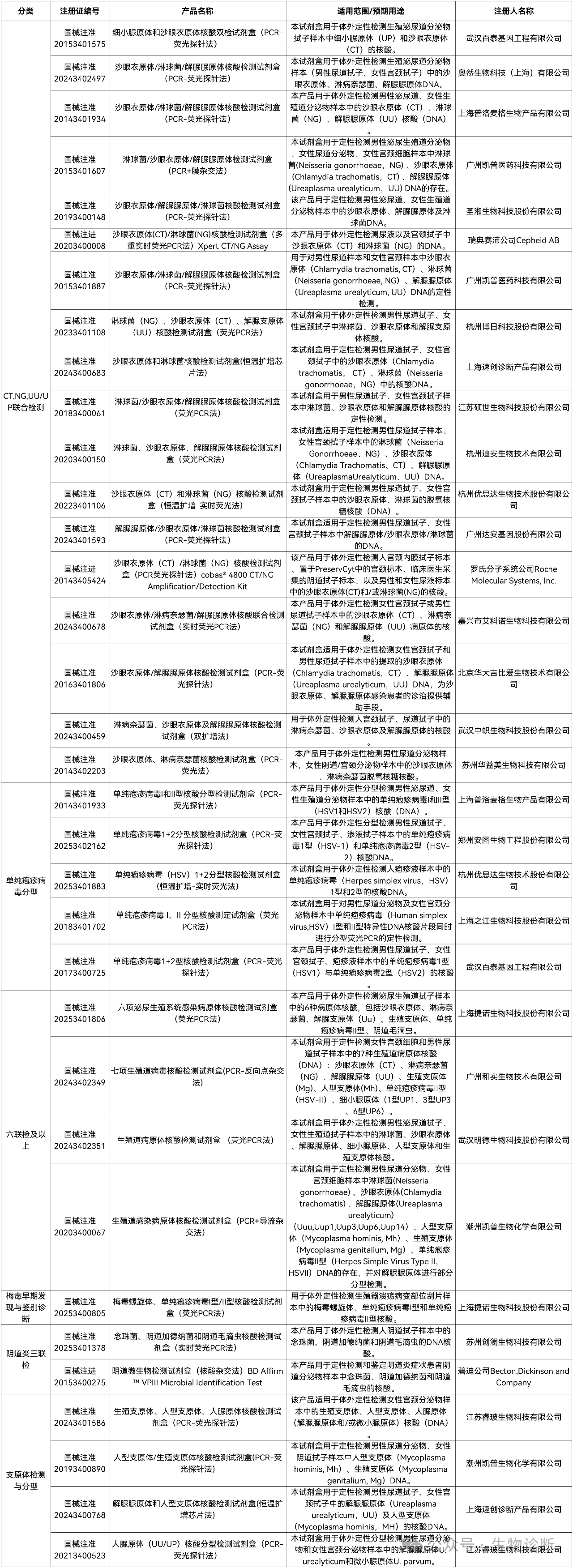
附录 NMPA批准的STI多联检产品信息
参考文献:
[1] WHO官方网站。https://www.who.int/zh/news-room/fact-sheets/detail/sexually-transmitted-infections-(stis)
[2]Gill DS, Ram S, Rice PA. Biologic drug development for treatment and prevention of sexually transmitted infections. Clin Microbiol Rev. 2025 Sep 11;38(3):e0010724. doi: 10.1128/cmr.00107-24. Epub 2025 May 29. PMID: 40439402; PMCID: PMC12424329.
[3]杨晓雨,陈东宇,王红心,等.中国5种性传播感染的流行趋势[J].中国循证医学杂志, 2022(007):022.
[4]Theuretzbacher U, Barbee L, Connolly K, Drusano G, Fernandes P, Hook E, Jerse A, O'Donnell J, Unemo M, Van Bambeke F, VanScoy B, Warn P, Werth BJ, Franceschi F, Alirol E. Pharmacokinetic/pharmacodynamic considerations for new and current therapeutic drugs for uncomplicated gonorrhoea-challenges and opportunities. Clin Microbiol Infect. 2020 Dec;26(12):1630-1635. doi: 10.1016/j.cmi.2020.08.006. Epub 2020 Aug 13. PMID: 32798687.
[5]Opota O, Greub G. Syndromic approaches for sexually transmitted infections: added value of molecular diagnosis. Curr Opin HIV AIDS. 2025 May 1;20(3):303-309. doi: 10.1097/COH.0000000000000932. Epub 2025 Apr 1. PMID: 40172545; PMCID: PMC11970614.
[6]Esin S, Del Bono L, Pistello M. Sexually Transmitted Infections: Global Trends, Diagnostic Advances, and Emerging Challenges. New Microbiol. 2025 Jul;48(2):113-136. PMID: 41123498.
[7]Chen M, Qi C, Qing W, Zhou Z, Zhang Y, Chen R, Hou Y, Ou J; CALM2004 Consortium Investigators; He Y, Zhou H. Vaginal microbiome and sexually-transmitted pathogens in Chinese reproductive-age women: a multicentre cross-sectional and longitudinal cohort study. Nat Commun. 2025 Nov 14;16(1):10002. doi: 10.1038/s41467-025-64917-7. PMID: 41238551; PMCID: PMC12618616.
[8]Tian W, Li Y, Zhang Y, Zhang Y, Qin Y, Han Y, Li D, Wang S, Yang Z, Tian X, Mei X, Zhang Z. Systematic review and meta-analysis of the global prevalence and infection risk factors of Trichomonas vaginalis. Parasite. 2025;32:56. doi: 10.1051/parasite/2025051. Epub 2025 Aug 27. PMID: 40864904; PMCID: PMC12386857.
[9]Gottlieb SL, Spielman E, Abu-Raddad L, Aderoba AK, Bachmann LH, Blondeel K, Chen XS, Crucitti T, Camacho GG, Godbole S, de Leon RGP, Gupta S, Hermez J, Ishikawa N, Klausner JD, Kurbonov F, Maatouk I, Mandil A, Mello MB, Miranda AE, Mosha FS, Okeibunor JC, Ong JJ, Peters RPH, Pérez F, Seguy N, Seib KL, Sharma M, Sladden T, Van Der Pol B, White PJ, Wi T, Broutet N. WHO global research priorities for sexually transmitted infections. Lancet Glob Health. 2024 Sep;12(9):e1544-e1551. doi: 10.1016/S2214-109X(24)00266-3. Epub 2024 Jul 20. PMID: 39043199; PMCID: PMC11342064.
[10]中华医学会妇产科学分会感染性疾病协作组, 中国性学会性医学专业委员会生殖道感染学组. 生殖道支原体感染诊治中国专家共识(2025年版)[J]. 中国实用妇科与产科杂志. 2025, 41(5): 541-547 https://doi.org/10.19538/j.fk2025050113



发表评论 取消回复